ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಹಿಳೆಯರಲ್ಲಿ ಸಕ್ಕರೆ ಮಟ್ಟ ಹೆಚ್ಚಾದಂತೆ, ಭ್ರೂಣದ ಡಯಾಬಿಟಿಕ್ ಫೆಟೋಪತಿ (ಡಿಎಫ್) ಬೆಳವಣಿಗೆಯ ಅಪಾಯ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಈ ರೋಗವು ಎಂಡೋಕ್ರೈನ್ ಮತ್ತು ಮೆಟಾಬಾಲಿಕ್ ಡಿಸ್ಫಂಕ್ಷನ್ಸ್, ಪಾಲಿಸಿಸ್ಟಮಿಕ್ ಲೆಸಿಯಾನ್ ನಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
ಡಯಾಬಿಟಿಕ್ ಫೆಟೋಪತಿ ಎಂದರೇನು?
ಡಿಎಫ್ ರೋಗಲಕ್ಷಣಗಳ ಒಂದು ಸಂಕೀರ್ಣವಾಗಿದ್ದು, ತಾಯಿಯಲ್ಲಿ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯೊಂದಿಗೆ ಭ್ರೂಣದಲ್ಲಿ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಜರಾಯು ತಡೆಗೋಡೆಯ ಮೂಲಕ ವಸ್ತುವು ನಿರಂತರವಾಗಿ ಪ್ರವೇಶಿಸುತ್ತದೆ, ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತಿರುವ ಜೀವಿಯಲ್ಲಿ ಅದರ ಅಗತ್ಯವನ್ನು ಮೀರುತ್ತದೆ.

ಡಿಎಫ್ ರೋಗಲಕ್ಷಣಗಳ ಒಂದು ಸಂಕೀರ್ಣವಾಗಿದ್ದು, ತಾಯಿಯಲ್ಲಿ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯೊಂದಿಗೆ ಭ್ರೂಣದಲ್ಲಿ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ.
ಕೀಟೋನ್ಗಳು ಮತ್ತು ಅಮೈನೋ ಆಮ್ಲಗಳು ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ಭೇದಿಸುತ್ತವೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಹಾರ್ಮೋನುಗಳಾದ ಇನ್ಸುಲಿನ್ ಮತ್ತು ಗ್ಲುಕಗನ್ ಅನ್ನು ತಾಯಿಯಿಂದ ವರ್ಗಾಯಿಸಲಾಗುವುದಿಲ್ಲ. ಅವುಗಳನ್ನು 9-12 ವಾರಗಳಲ್ಲಿ ಮಾತ್ರ ಸ್ವತಂತ್ರವಾಗಿ ಅಭಿವೃದ್ಧಿಪಡಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಈ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ, ಪ್ರೋಟೀನ್ ಸಕ್ಕರೆ ಹಾಕುವುದು ಸಂಭವಿಸುತ್ತದೆ, ಅಂಗಾಂಶಗಳ ರಚನೆಯು ಸ್ವತಂತ್ರ ರಾಡಿಕಲ್ಗಳಿಂದ ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ. ಹೆಚ್ಚುವರಿ ಕೀಟೋನ್ ದೇಹಗಳು ಉದಯೋನ್ಮುಖ ಜೀವಿಗೆ ವಿಷವನ್ನು ನೀಡುತ್ತವೆ.
ಈ ಪ್ರಕ್ರಿಯೆಗಳು ಹೃದಯ, ರಕ್ತನಾಳಗಳು, ಮೂತ್ರಪಿಂಡಗಳು ಮತ್ತು ಇತರ ಅಂಗಗಳ ವಿರೂಪಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ. ಭ್ರೂಣದಲ್ಲಿನ ಕ್ರಿಯಾತ್ಮಕ ಬದಲಾವಣೆಗಳು, ವಿವಿಧ ವ್ಯವಸ್ಥೆಗಳ ಅಡ್ಡಿಗಳಲ್ಲಿ ಡಯಾಬಿಟಿಕ್ ಫೆಟೋಪತಿ ವ್ಯಕ್ತವಾಗುತ್ತದೆ. ರೋಗಲಕ್ಷಣಗಳ ಕ್ಲಿನಿಕಲ್ ಮತ್ತು ಪ್ರಯೋಗಾಲಯ ಸಂಕೀರ್ಣವನ್ನು ಐಸಿಡಿ -10 ಕೋಡ್ನಿಂದ medicine ಷಧದಲ್ಲಿ ವರ್ಗೀಕರಿಸಲಾಗಿದೆ.
ತಮ್ಮದೇ ಆದ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆ ಪ್ರಾರಂಭವಾದಾಗ, ಮಗುವಿನ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಹೈಪರ್ಟ್ರೋಫಿಡ್ ಆಗಿರುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಇನ್ಸುಲಿನ್ ಅಧಿಕವಾಗಿರುತ್ತದೆ. ಬೊಜ್ಜು ಮತ್ತು ದುರ್ಬಲಗೊಂಡ ಲೆಸಿಥಿನ್ ಚಯಾಪಚಯವು ಬೆಳೆಯುತ್ತದೆ.
ಹೆರಿಗೆಯ ನಂತರ, ಭ್ರೂಣದ ಭ್ರೂಣವು ಮತ್ತೊಂದು ಕಾಯಿಲೆಯಾಗಿ ಹಿಮ್ಮೆಟ್ಟುತ್ತದೆ ಅಥವಾ ಬೆಳೆಯುತ್ತದೆ - ನವಜಾತ ಶಿಶುವಿನ ಮಧುಮೇಹ.
ಮುಖ್ಯ ಕಾರಣಗಳು
ತಾಯಿಯಲ್ಲಿನ ಈ ಕೆಳಗಿನ ಪರಿಸ್ಥಿತಿಗಳು ಡಿಎಫ್ಗೆ ಕಾರಣವಾಗಬಹುದು:
- ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ;
- ಲಿಪಿಡ್ ಸಂಶ್ಲೇಷಣೆಯ ಉಲ್ಲಂಘನೆ;
- ಹೆಚ್ಚುವರಿ ಸ್ವತಂತ್ರ ರಾಡಿಕಲ್ಗಳು;
- ಕೀಟೋಆಸಿಡೋಸಿಸ್;
- ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ (ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್ ಸೇವನೆ);
- drugs ಷಧಿಗಳ ಮಿತಿಮೀರಿದ ಸೇವನೆಯಿಂದಾಗಿ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿ ನಿರ್ಣಾಯಕ ಇಳಿಕೆ;
- ಆಂಜಿಯೋಪತಿ.
ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಭ್ರೂಣದ ಭ್ರೂಣವು ಕಂಡುಬರುತ್ತದೆ, ಜೊತೆಗೆ ಪೂರ್ವಭಾವಿ ಸ್ಥಿತಿ. ಗರ್ಭಾವಸ್ಥೆಯ 20 ವಾರಗಳ ನಂತರ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಕೆಲವೊಮ್ಮೆ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಡಿಎಫ್ ಸಹ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ತಾಯಿಯಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಹೆಚ್ಚಿದ ನಂತರ, ಭ್ರೂಣದಲ್ಲಿನ ಸೂಚಕವೂ ಹೆಚ್ಚಾಗುತ್ತದೆ.





ಭ್ರೂಣದ ಲಕ್ಷಣಗಳು ಮತ್ತು ಚಿಹ್ನೆಗಳು
ಭ್ರೂಣದ ಜೊತೆ, ಭ್ರೂಣವು ಇನ್ಸುಲಿನ್ ಕೋಶ ಹೈಪರ್ಪ್ಲಾಸಿಯಾವನ್ನು ಹೊಂದಿದೆ, ಈ ಕಾರಣದಿಂದಾಗಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಲ್ಲಿ ಲ್ಯಾಂಗರ್ಹ್ಯಾನ್ಸ್ ದ್ವೀಪಗಳ ಹೈಪರ್ಟ್ರೋಫಿ ಬೆಳೆಯುತ್ತದೆ. ರೋಗದ ಇತರ ಚಿಹ್ನೆಗಳು:
- ಕೊಬ್ಬಿನ ಪಿತ್ತಜನಕಾಂಗದ ಕಾಯಿಲೆಯ ಬೆಳವಣಿಗೆ;
- ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಕೊಬ್ಬಿನ ಅತಿಯಾದ ಶೇಖರಣೆ;
- ಈ ಅಂಗಗಳ ಕಳಪೆ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಮೂತ್ರಪಿಂಡಗಳು, ಪಿತ್ತಜನಕಾಂಗ ಮತ್ತು ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಗಳ ಹೆಚ್ಚಳ;
- ಮೂತ್ರಪಿಂಡದ ಕೊಳವೆಯ ಎಪಿತೀಲಿಯಲ್ ಅಂಗಾಂಶದಲ್ಲಿ ಗ್ಲೈಕೊಜೆನ್ ಸಣ್ಣಕಣಗಳ ರಚನೆ;
- ಸಣ್ಣ ನಾಳಗಳ ಗೋಡೆಗಳಲ್ಲಿ ಒಂದು ರೀತಿಯ ಮಧುಮೇಹ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿ.
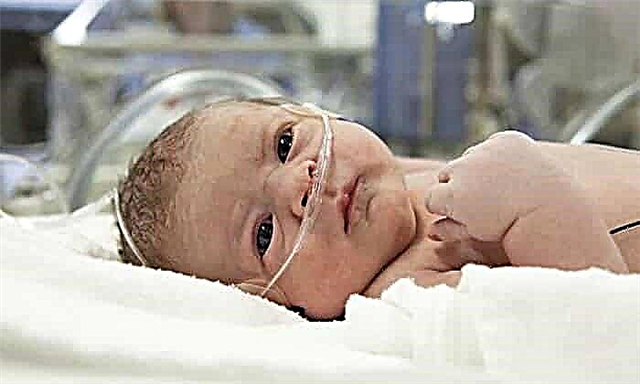
ಡಿಎಫ್ ಹೊಂದಿರುವ ನವಜಾತ ಶಿಶುಗಳಲ್ಲಿ, ಸಾಮಾನ್ಯ ಹೈಪರ್ಟ್ರೋಫಿಯನ್ನು ಗಮನಿಸಲಾಗುತ್ತದೆ, ದೇಹದ ಪ್ರಮಾಣವನ್ನು ಉಲ್ಲಂಘಿಸಲಾಗುತ್ತದೆ (ಹೊಟ್ಟೆಯ ಪರಿಮಾಣವು ತಲೆಯ ಗಾತ್ರಕ್ಕಿಂತ 2 ವಾರಗಳ ಮುಂದಿದೆ, ಆಗಾಗ್ಗೆ ತಲೆಯ ಸುತ್ತಳತೆ ಭುಜದ ಕವಚಕ್ಕಿಂತ ಚಿಕ್ಕದಾಗಿದೆ). ರೋಗಶಾಸ್ತ್ರದ ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳು:
- ತೂಕ 4 ಕೆಜಿ ಮೀರಿದೆ;
- ಕೆಂಪು-ಸೈನೋಟಿಕ್ ಚರ್ಮದ ಟೋನ್;
- ಪೆಟೆಚಿಯ ಉಪಸ್ಥಿತಿ;
- ಚೀಸ್ ತರಹದ ಲೂಬ್ರಿಕಂಟ್ ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ;
- ಚರ್ಮ ಮತ್ತು ಕಣ್ಣುಗುಡ್ಡೆಗಳ ಹಳದಿ;
- ಎತ್ತರದ ಹಿಮೋಗ್ಲೋಬಿನ್ ಮಟ್ಟ;
- ಹೆರಿಗೆಯ ನಂತರ ತೊಂದರೆ ಅಥವಾ ಉಸಿರಾಟವನ್ನು ನಿಲ್ಲಿಸುವುದು;
- ಅಕಾಲಿಕ ವಿತರಣೆ;
- ಮೃದು ಅಂಗಾಂಶಗಳು ಮತ್ತು ಚರ್ಮವು len ದಿಕೊಳ್ಳುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಮುಖವು ಉಬ್ಬಿಕೊಳ್ಳುತ್ತದೆ.
ನವಜಾತ ಶಿಶುವಿಗೆ ತೊಂದರೆಗೊಳಗಾದ ನಿದ್ರೆಯ ಮಾದರಿಯಿದೆ, ಹೆಚ್ಚಿದ ಉತ್ಸಾಹ, ಅವನು ಚೆನ್ನಾಗಿ ಎಳೆದುಕೊಳ್ಳುವುದಿಲ್ಲ.




ಅಗತ್ಯ ರೋಗನಿರ್ಣಯ
ಭ್ರೂಣದಲ್ಲಿ ಭ್ರೂಣವನ್ನು ಪತ್ತೆಹಚ್ಚುವ ಮುಖ್ಯ ವಿಧಾನವೆಂದರೆ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಸ್ಕ್ಯಾನ್, ಇದನ್ನು ಮೊದಲ ಮತ್ತು ಎರಡನೇ ತ್ರೈಮಾಸಿಕಗಳಲ್ಲಿ ಒಮ್ಮೆ, ಕಳೆದ 3 ತಿಂಗಳಲ್ಲಿ 2 ಅಥವಾ 3 ಬಾರಿ ನಡೆಸಲಾಗುತ್ತದೆ. ತಾಯಿಯಲ್ಲಿ ಮಧುಮೇಹದ ಸಂದರ್ಭದಲ್ಲಿ, 30 ಅಥವಾ 32 ವಾರಗಳ ನಂತರ ವಾರಕ್ಕೊಮ್ಮೆ ರೋಗನಿರ್ಣಯವನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
ಅಧ್ಯಯನದ ಸಮಯದಲ್ಲಿ, ವೈದ್ಯರು ದೇಹದ ಅನುಪಾತದ ಉಲ್ಲಂಘನೆಯಾದ ಮ್ಯಾಕ್ರೋಸೋಮಿಯಾವನ್ನು ಗುರುತಿಸುತ್ತಾರೆ. ಡಿಎಫ್ಗೆ, ಈ ಕೆಳಗಿನ ಸೂಚಕಗಳು ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳಾಗಿವೆ:
- ತಲೆಯ ಎರಡು ಬಾಹ್ಯರೇಖೆ;
- ತಲೆಬುರುಡೆಯ ಪ್ರದೇಶದಲ್ಲಿ, ಪ್ರತಿಧ್ವನಿ- negative ಣಾತ್ಮಕ ವಲಯವನ್ನು ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತದೆ;
- ಡ್ಯುಯಲ್ ಬಾಡಿ ಬಾಹ್ಯರೇಖೆ (ಕಾರಣವು ಪಫಿನೆಸ್ ಅಥವಾ ಹೆಚ್ಚುವರಿ ಕೊಬ್ಬಿನ ಅಂಗಾಂಶಗಳ ಬೆಳವಣಿಗೆಯಾಗಿರಬಹುದು);
- ಪಾಲಿಹೈಡ್ರಾಮ್ನಿಯೋಸ್.
ರೋಗನಿರ್ಣಯವನ್ನು ದೃ to ೀಕರಿಸಲು ಹಲವಾರು ಇತರ ಅಧ್ಯಯನಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ:
- ಮಗುವಿನ ಜೈವಿಕ ಭೌತಿಕ ಸ್ಥಿತಿಯ ಮೌಲ್ಯಮಾಪನ. ಒಂದೂವರೆ ಗಂಟೆಗೂ ಹೆಚ್ಚು ಕಾಲ, ಲೊಕೊಮೊಟರ್ ಚಟುವಟಿಕೆ, ಉಸಿರಾಟ ಮತ್ತು ಭ್ರೂಣದ ಹೃದಯ ಬಡಿತವನ್ನು ದಾಖಲಿಸಲಾಗುತ್ತದೆ. ಮೆದುಳಿನ ಮಾರ್ಫೊಫಂಕ್ಷನಲ್ ಬೆಳವಣಿಗೆಯನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗುತ್ತದೆ.
- ಕ್ರಿಯಾತ್ಮಕ ಪರೀಕ್ಷೆಗಳೊಂದಿಗೆ ಕಾರ್ಡಿಯೋಟೋಗ್ರಫಿ. ಹೃದಯ ಬಡಿತವನ್ನು ವಿವಿಧ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗುತ್ತದೆ.
- ನರಮಂಡಲದ ಕಾರ್ಯನಿರ್ವಹಣೆಯನ್ನು ನಿರ್ಣಯಿಸಲು ಡಾಪ್ಲೆರೋಮೆಟ್ರಿ. ಹೃದಯ ಸ್ನಾಯುವಿನ ಸಂಕೋಚನಗಳ ಸಂಖ್ಯೆ, ಎಡ ಕುಹರದಿಂದ ರಕ್ತವನ್ನು ಹೊರಹಾಕುವ ಪ್ರಮಾಣ ಮತ್ತು ಸಮಯ, ಹೊಕ್ಕುಳಬಳ್ಳಿಯಲ್ಲಿ ರಕ್ತದ ಹರಿವಿನ ವೇಗ, ಸಿಸ್ಟೊಲಿಕ್-ಡಯಾಸ್ಟೊಲಿಕ್ ಅನುಪಾತವನ್ನು ಅಧ್ಯಯನ ಮಾಡಲಾಗುತ್ತದೆ.
ಜರಾಯುವಿನ ಚಯಾಪಚಯ ಮತ್ತು ಅಂತಃಸ್ರಾವಕ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು ಕಂಡುಹಿಡಿಯಲು ರಕ್ತ ಮತ್ತು ಮೂತ್ರ ಪರೀಕ್ಷೆಗಳಿಗೆ ಜೀವರಾಸಾಯನಿಕ ಗುರುತುಗಳನ್ನು ಪರೀಕ್ಷಿಸಲಾಗುತ್ತದೆ.



ಮಧುಮೇಹ ಭ್ರೂಣ ಚಿಕಿತ್ಸೆಗೆ ಹೇಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕು?
ಭ್ರೂಣ ಚಿಕಿತ್ಸೆಯು ತಾಯಿಯಲ್ಲಿನ ಮಧುಮೇಹದ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ತೆಗೆದುಹಾಕುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ. ಚಿಕಿತ್ಸೆಯು ಪರಿಣಾಮಕಾರಿಯಾಗಬೇಕಾದರೆ, ಮಹಿಳೆ ತನ್ನ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ರಕ್ತದೊತ್ತಡವನ್ನು ನಿಯಮಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ.
ಪ್ರಸವಪೂರ್ವ ಚಿಕಿತ್ಸೆ
ಗರ್ಭಧಾರಣೆಯ ಉದ್ದಕ್ಕೂ, ತಾಯಿಯಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ (ಅಗತ್ಯವಿದ್ದರೆ ಸರಿಪಡಿಸಲಾಗುತ್ತದೆ). ಪ್ರತಿ 3 ಅಥವಾ 4 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಪರೀಕ್ಷೆಗಳನ್ನು ಪ್ರತಿದಿನ ನಡೆಸಲಾಗುತ್ತದೆ.
ಕ್ಯಾಲೋರಿ ನಿರ್ಬಂಧದೊಂದಿಗೆ ಆಹಾರವನ್ನು ಅನುಸರಿಸುವುದು ಅವಶ್ಯಕ, ಚಯಾಪಚಯವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ಜೀವಸತ್ವಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಕಡ್ಡಾಯವಾಗಿದೆ.
ಹೆರಿಗೆ
ವಿತರಣೆಯ ಸೂಕ್ತ ಅವಧಿಯನ್ನು ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ. ಗರ್ಭಧಾರಣೆಯು ತೊಂದರೆಗಳಿಲ್ಲದೆ ಹಾದು ಹೋದರೆ, ಈ ಅವಧಿ 37 ವಾರಗಳು. ತಾಯಿ ಅಥವಾ ಮಗುವಿನ ಆರೋಗ್ಯಕ್ಕೆ ಬೆದರಿಕೆಯಿದ್ದಲ್ಲಿ, 36 ವಾರಗಳ ಮೊದಲು ಹೆರಿಗೆಯ ಅಗತ್ಯತೆಯ ಬಗ್ಗೆ ನಿರ್ಧಾರ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ.
ಕಾರ್ಮಿಕ ಸಮಯದಲ್ಲಿ, ಗ್ಲೈಸೆಮಿಯಾ ಮಟ್ಟವನ್ನು ನಿಯಂತ್ರಿಸಲಾಗುತ್ತದೆ. ಮಹಿಳೆಯ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ತುಂಬಾ ಕಡಿಮೆಯಾಗಿದ್ದರೆ, ಅವಳು ಶಕ್ತಿಯನ್ನು ಕಳೆದುಕೊಂಡಿದ್ದಾಳೆ (ಗರ್ಭಾಶಯದ ಗೋಡೆಗಳನ್ನು ಕಡಿಮೆ ಮಾಡಲು ದೊಡ್ಡ ಪ್ರಮಾಣದ ವಸ್ತುವಿನ ಅಗತ್ಯವಿರುತ್ತದೆ), ತಾಯಿಯಲ್ಲಿನ ಶಕ್ತಿಯ ಕೊರತೆಯಿಂದ ಹೆರಿಗೆ ಜಟಿಲವಾಗಿದೆ. ಹೆರಿಗೆಯ ನಂತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಕೋಮಾ ಬರುವ ಅಪಾಯವಿದೆ.
ಕೆಳಗಿನ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗಿದೆ:
- ಕೀಟೋಆಸಿಡೋಸಿಸ್ ತಡೆಗಟ್ಟಲು ಸೋಡಾ ದ್ರಾವಣದ ಪರಿಚಯ;
- ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ರೋಗಲಕ್ಷಣಗಳನ್ನು ವೇಗದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಿಂದ ನಿಲ್ಲಿಸಲಾಗುತ್ತದೆ (ಸಿಹಿ ನೀರು ಅಥವಾ ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣದೊಂದಿಗೆ ಡ್ರಾಪ್ಪರ್ ತೆಗೆದುಕೊಳ್ಳುವುದು);
- ಸೆಳವಿನೊಂದಿಗೆ, ಹೈಡ್ರೋಕಾರ್ಟಿಸೋನ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ;
- ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಸುಧಾರಿಸಲು, ವಿಟಮಿನ್ ದ್ರಾವಣಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.

ಭ್ರೂಣದ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ವಿತರಣೆಯ ಬಗ್ಗೆ ಹೆಚ್ಚಾಗಿ ನಿರ್ಧಾರ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ.
ಭ್ರೂಣದ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ವಿತರಣೆಯ ಬಗ್ಗೆ ಹೆಚ್ಚಾಗಿ ನಿರ್ಧಾರ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ನೈಸರ್ಗಿಕ ಜನನದ ಸಾಧ್ಯತೆಯು ಅವರ ಅವಧಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಅವರು 8 ಗಂಟೆಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಇದ್ದರೆ, ಸಿಸೇರಿಯನ್ ವಿಭಾಗವನ್ನು ಆಶ್ರಯಿಸಿ.
ಪ್ರಸವಾನಂತರದ ಕುಶಲತೆ
ಹೆರಿಗೆ ಮತ್ತು ಹೆಚ್ಚುವರಿ ಇನ್ಸುಲಿನ್ ನಂತರದ ಹಿಂದಿನ ಪರಿಮಾಣದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಸೇವನೆಯ ಹಠಾತ್ ನಿಲುಗಡೆಯಿಂದಾಗಿ, ನವಜಾತ ಶಿಶುವಿನಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳೆಯಬಹುದು. ಸ್ನಾಯುವಿನ ಟೋನ್ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಒತ್ತಡ ಮತ್ತು ದೇಹದ ಉಷ್ಣತೆಯ ಕುಸಿತ, ಮತ್ತು ಉಸಿರಾಟದ ಬಂಧನದ ಅಪಾಯ ಹೆಚ್ಚಾಗುತ್ತದೆ. ತೊಂದರೆಗಳನ್ನು ತಡೆಗಟ್ಟಲು, ಹೆರಿಗೆಯಾದ ಅರ್ಧ ಘಂಟೆಯ ನಂತರ ಮಗುವಿಗೆ ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣವನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಉಸಿರಾಟದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಯಂತ್ರಾಂಶ ವಾತಾಯನವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಶ್ವಾಸಕೋಶವನ್ನು ನೇರಗೊಳಿಸಲು, ಮಗುವಿಗೆ ಸರ್ಫ್ಯಾಕ್ಟಂಟ್ ಅನ್ನು ನೀಡಬಹುದು. ಇದು ನಿಮ್ಮ ಮಗುವಿಗೆ ಮೊದಲ ಉಸಿರನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಸಹಾಯ ಮಾಡುವ ವಿಶೇಷ ವಸ್ತುವಾಗಿದೆ.
ಜನನದ ನಂತರದ ಮೊದಲ ದಿನಗಳಲ್ಲಿ, ಪ್ರಸೂತಿ ತಜ್ಞರು ಮಗುವಿನ ಉಸಿರಾಟವನ್ನು ಡಿಎಫ್ ಚಿಹ್ನೆಗಳೊಂದಿಗೆ ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುತ್ತಾರೆ. ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು ಮೆಗ್ನೀಸಿಯಮ್, ಗ್ಲೈಸೆಮಿಯಾ, ಮೂತ್ರಶಾಸ್ತ್ರ ಮತ್ತು ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಫಿಗೆ ಜೀವರಾಸಾಯನಿಕ ರಕ್ತ ಪರೀಕ್ಷೆ ಅಗತ್ಯ.
ಪ್ರತಿ 2 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ಎದೆ ಹಾಲು ನೀಡಲಾಗುತ್ತದೆ. ಆಗಾಗ್ಗೆ ಆಹಾರವು ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಸಮತೋಲನವನ್ನು ತುಂಬುತ್ತದೆ.
ನರವೈಜ್ಞಾನಿಕ ಕಾಯಿಲೆಗಳನ್ನು ತೊಡೆದುಹಾಕಲು, ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು ಮೆಗ್ನೀಸಿಯಮ್ ಹೊಂದಿರುವ ಪರಿಹಾರಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ದುರ್ಬಲಗೊಂಡ ಪಿತ್ತಜನಕಾಂಗದ ಕ್ರಿಯೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಯುವಿ ಯೊಂದಿಗೆ ಡೋಸ್ ವಿಕಿರಣವನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.



ಇದರ ಪರಿಣಾಮಗಳೇನು?
ಮಧುಮೇಹ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಜನಿಸಿದ ಮಕ್ಕಳು ಭವಿಷ್ಯದಲ್ಲಿ ಈ ರೋಗವನ್ನು ಹೆಚ್ಚಿಸುವ ಅಪಾಯವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಭ್ರೂಣಶಾಸ್ತ್ರದ ಸಾಧ್ಯತೆಯು ಭ್ರೂಣಶಾಸ್ತ್ರದ ಇತಿಹಾಸಕ್ಕಿಂತ ಹೆಚ್ಚಾಗಿ ಆನುವಂಶಿಕ ಅಂಶಗಳ ಮೇಲೆ ಹೆಚ್ಚು ಅವಲಂಬಿತವಾಗಿದೆ ಎಂದು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ಗಮನಿಸುತ್ತಾರೆ. ಅಂತಹ ಮಕ್ಕಳು ದುರ್ಬಲಗೊಂಡ ಲಿಪಿಡ್ ಚಯಾಪಚಯ ಮತ್ತು ಸ್ಥೂಲಕಾಯತೆಗೆ ಗುರಿಯಾಗುತ್ತಾರೆ, ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ನಾಳೀಯ ಮತ್ತು ನರಮಂಡಲದ ಅಸ್ವಸ್ಥತೆಗಳು, ಮೆದುಳಿನ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ ಇವೆ. ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳೊಂದಿಗೆ ಈ ಬದಲಾವಣೆಗಳು ಕಡಿಮೆ.
ನವಜಾತ ಶಿಶುಗಳಲ್ಲಿನ ಭ್ರೂಣದ ಲಕ್ಷಣಗಳು ವಿರೂಪಗಳು ಮತ್ತು ತೊಡಕುಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಕ್ರಮೇಣ ಕಣ್ಮರೆಯಾಗುತ್ತವೆ. 2-3 ತಿಂಗಳ ನಂತರ, ಅಂತಹ ಮಗುವನ್ನು ಆರೋಗ್ಯಕರ ಮಗುವಿನಿಂದ ಪ್ರತ್ಯೇಕಿಸುವುದು ಕಷ್ಟ.
ರೋಗನಿರ್ಣಯ ಮಾಡದ ರೋಗಶಾಸ್ತ್ರದ ಪರಿಣಾಮಗಳು ಮತ್ತು ಮುನ್ನರಿವು
ಅಗತ್ಯವಾದ ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಹಿಳೆಯ ಸ್ಥಿತಿಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವಾಗ, ರೋಗವು ಅಪಾಯಕಾರಿ ತೊಡಕುಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು:
- ನವಜಾತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಟೈಪ್ II ಡಯಾಬಿಟಿಸ್ ಆಗಿ ಬೆಳೆಯಬಹುದು);
- ಅಂಗಾಂಶ ಹೈಪೋಕ್ಸಿಯಾ;
- ಹೈಪೋಕಾಲ್ಸೆಮಿಯಾ;
- ಡಿಸ್ಟ್ರೆಸ್ ಸಿಂಡ್ರೋಮ್;
- ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ;
- ಮಾನಸಿಕ ಮತ್ತು ಮಾನಸಿಕ ಅಸ್ವಸ್ಥತೆಗಳು (ಹೈಪೋಮ್ಯಾಗ್ನೆಸೆಮಿಯಾದಿಂದಾಗಿ);
- ಕಾರ್ಡಿಯೊಮಿಯೋಪತಿ;
- ಹೈಪರ್ಬಿಲಿರುಬಿನೆಮಿಯಾ
- ಪೆರಿನಾಟಲ್ ಉಸಿರುಕಟ್ಟುವಿಕೆ;
- ಪಾಲಿಸಿಥೆಮಿಯಾ;
- ಮೂತ್ರಪಿಂಡದ ಅಭಿಧಮನಿ ಥ್ರಂಬೋಸಿಸ್;
- ಅಸ್ಥಿರ ಟ್ಯಾಚಿಪ್ನಿಯಾ.
ಪತ್ತೆಯಾಗದ ರೋಗಶಾಸ್ತ್ರವು ನವಜಾತ ಶಿಶುವಿನ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಹಾಜರಾದ ವೈದ್ಯರ ಸೂಚನೆಗೆ ಒಳಪಟ್ಟು, ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮುನ್ನರಿವು ಮಗು ಮತ್ತು ತಾಯಿಗೆ ಅನುಕೂಲಕರವಾಗಿರುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರದ ಲಕ್ಷಣಗಳು ಮಗುವಿನ ಜೀವನದ ಮೊದಲ ವಾರಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತವೆ, ಕ್ರಮೇಣ ಹಿಮ್ಮೆಟ್ಟುತ್ತವೆ.
ತಡೆಗಟ್ಟುವಿಕೆ
ಗರ್ಭಧಾರಣೆಯನ್ನು ಯೋಜಿಸುವಾಗ, ಗ್ಲೂಕೋಸ್ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು ಪರೀಕ್ಷಿಸುವುದು ಅವಶ್ಯಕ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ಗರ್ಭಧಾರಣೆಯ ಹಲವು ತಿಂಗಳುಗಳ ಮೊದಲು ಸ್ಥಿರ ಪರಿಹಾರವನ್ನು ಸಾಧಿಸಲು ಮತ್ತು ಮಗುವಿನ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಸಾಮಾನ್ಯ ದರವನ್ನು ಕಾಯ್ದುಕೊಳ್ಳಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಆಹಾರಕ್ಕೆ ಹೊಂದಿಕೊಂಡ ಇನ್ಸುಲಿನ್ನ ನಿಗದಿತ ಪ್ರಮಾಣವನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಗಮನಿಸುವುದು ಅವಶ್ಯಕ.
ತೊಡಕುಗಳನ್ನು ತಪ್ಪಿಸಲು, ಮೇಲ್ವಿಚಾರಣೆಯ ವೈದ್ಯರ ಶಿಫಾರಸುಗಳನ್ನು ಅನುಸರಿಸುವುದು ಅವಶ್ಯಕ ಮತ್ತು ಸಮಯಕ್ಕೆ ನಿಗದಿತ ರೋಗನಿರ್ಣಯಕ್ಕೆ ಒಳಗಾಗುವುದು.