"ಮಧುಮೇಹ" ಎಂಬ ಹೆಸರಿನಲ್ಲಿ ಸ್ವಲ್ಪ ಹೋಲುವ ಹಲವಾರು ಕಾಯಿಲೆಗಳನ್ನು ಮರೆಮಾಡುತ್ತದೆ. ಅವುಗಳ ಅಭಿವೃದ್ಧಿ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಕಾರ್ಯತಂತ್ರದ ಕಾರಣಗಳು ಮೂಲಭೂತವಾಗಿ ವಿಭಿನ್ನವಾಗಿವೆ. ರೋಗಿಯ ಜೀವನದ ಗುಣಮಟ್ಟವು ಸರಿಯಾದ ರೋಗನಿರ್ಣಯದ ಮೇಲೆ ಹೆಚ್ಚಾಗಿ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ, ಆದ್ದರಿಂದ, ಮಧುಮೇಹದ ವರ್ಗೀಕರಣವನ್ನು ಪದೇ ಪದೇ ಪರಿಶೀಲಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಸಂಕೀರ್ಣಗೊಳಿಸಲಾಗುತ್ತದೆ. 1 ಮತ್ತು 2 ಎಂಬ ದೀರ್ಘಕಾಲದ ಪ್ರಕಾರಗಳಿಗೆ, ಈಗ ಒಂದು ಡಜನ್ಗಿಂತಲೂ ಹೆಚ್ಚು ಮಧ್ಯಂತರ ರೂಪಗಳನ್ನು ಸೇರಿಸಲಾಗಿದೆ, ಪ್ರತಿಯೊಂದಕ್ಕೂ ಸೂಕ್ತ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ಈಗ 400 ದಶಲಕ್ಷಕ್ಕೂ ಹೆಚ್ಚು ಜನರು ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ, ಆದ್ದರಿಂದ ವರ್ಗೀಕರಣ, ಆರಂಭಿಕ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಯ ಸಮಸ್ಯೆಗಳು ವಿಶ್ವ .ಷಧದಲ್ಲಿ ಹೆಚ್ಚಿನ ಆದ್ಯತೆಗಳಾಗಿವೆ.
ಮಧುಮೇಹದ ಸಾಮಾನ್ಯ ರೂಪಗಳು
ಎಲ್ಲಾ ರೀತಿಯ ಮಧುಮೇಹಗಳಲ್ಲಿ, ಟೈಪ್ 1 ರೋಗದ ಎಲ್ಲಾ ಪ್ರಕರಣಗಳಲ್ಲಿ ಸುಮಾರು 7% ನಷ್ಟಿದೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಲ್ಲಿರುವ ಬೀಟಾ ಕೋಶಗಳ ನಾಶವೇ ಸಕ್ಕರೆ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗಿದೆ. ರೋಗವು ವೇಗವಾಗಿ ಮುಂದುವರಿಯುತ್ತದೆ, ಕೊನೆಯಲ್ಲಿ, ರೋಗಿಯ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯು ಸಂಪೂರ್ಣವಾಗಿ ನಿಲ್ಲುತ್ತದೆ. 20% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಜೀವಕೋಶಗಳು ಉಳಿದಿಲ್ಲದಿದ್ದಾಗ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಬೆಳೆಯಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಈ ರೀತಿಯ ಮಧುಮೇಹವನ್ನು ಯುವಜನರ ಕಾಯಿಲೆಯೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಇದು ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಲ್ಲಿ ತ್ವರಿತ ಬೆಳವಣಿಗೆ ಮತ್ತು ಪಕ್ವತೆಯ ಅವಧಿಯಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ. ರೋಗದ ಕಡಿಮೆ ಆವರ್ತನದ ಕಾರಣ, ಆನುವಂಶಿಕತೆಯನ್ನು ಸರಿಯಾಗಿ ಕಂಡುಹಿಡಿಯಲಾಗುವುದಿಲ್ಲ. ರೋಗಿಗಳಿಗೆ ಯಾವುದೇ ಬಾಹ್ಯ ಚಿಹ್ನೆಗಳು ಇಲ್ಲ, ಅದರ ಮೂಲಕ ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಪ್ರವೃತ್ತಿಯನ್ನು ಅನುಮಾನಿಸಬಹುದು.
ಈಗ ವಿಶೇಷ ಪರೀಕ್ಷೆಗಳಿವೆ, ಇದರೊಂದಿಗೆ ನೀವು ಈ ರೀತಿಯ ಮಧುಮೇಹಕ್ಕೆ ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿಯನ್ನು ಕಂಡುಹಿಡಿಯಬಹುದು. ಇದು ಎಚ್ಎಲ್ಎ ವ್ಯವಸ್ಥೆಯ ಕೆಲವು ಜೀನ್ಗಳೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ - ಮಾನವ ಲ್ಯುಕೋಸೈಟ್ ಪ್ರತಿಜನಕಗಳು. ದುರದೃಷ್ಟವಶಾತ್, ಈ ಪರೀಕ್ಷೆಗಳು ಪ್ರಾಯೋಗಿಕ ಅನ್ವಯವನ್ನು ಕಂಡುಹಿಡಿಯಲಿಲ್ಲ, ಏಕೆಂದರೆ ಅಪಾಯಕಾರಿ ವಂಶವಾಹಿಗಳ ಉಪಸ್ಥಿತಿಯನ್ನು ಸಹ ತಿಳಿದಿರುವುದರಿಂದ, ವಿಜ್ಞಾನಿಗಳು ಇನ್ನೂ ಕೋಶಗಳ ನಾಶವನ್ನು ತಡೆಯಲು ಸಾಧ್ಯವಿಲ್ಲ.
ಟೈಪ್ 1 ರೋಗವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ 2 ಉಪವಿಭಾಗಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ: ಸ್ವಯಂ ನಿರೋಧಕ ಮತ್ತು ಇಡಿಯೋಪಥಿಕ್:
ಮಧುಮೇಹ ಮತ್ತು ಒತ್ತಡದ ಉಲ್ಬಣವು ಹಿಂದಿನ ವಿಷಯವಾಗಿದೆ
- ಸಕ್ಕರೆಯ ಸಾಮಾನ್ಯೀಕರಣ -95%
- ಸಿರೆಯ ಥ್ರಂಬೋಸಿಸ್ನ ನಿರ್ಮೂಲನೆ - 70%
- ಬಲವಾದ ಹೃದಯ ಬಡಿತದ ನಿರ್ಮೂಲನೆ -90%
- ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ತೊಡೆದುಹಾಕಲು - 92%
- ಹಗಲಿನಲ್ಲಿ ಶಕ್ತಿಯ ಹೆಚ್ಚಳ, ರಾತ್ರಿಯಲ್ಲಿ ನಿದ್ರೆಯನ್ನು ಸುಧಾರಿಸುವುದು -97%
- ಆಟೋಇಮ್ಯೂನ್ ಡಯಾಬಿಟಿಸ್ ಮಾನವ ವಿನಾಯಿತಿ ಪ್ರಚೋದಿಸುತ್ತದೆ. ಜೀವಕೋಶದ ನಾಶದ ಸಮಯದಲ್ಲಿ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆಯ ಸಂಪೂರ್ಣ ಸ್ಥಗಿತಗೊಂಡ ಸುಮಾರು ಆರು ತಿಂಗಳ ನಂತರ, ರಕ್ತದಲ್ಲಿ ಆಟೋಆಂಟಿಬಾಡಿಗಳು ಕಂಡುಬರುತ್ತವೆ, ಅದು ತಮ್ಮ ದೇಹದ ಜೀವಕೋಶಗಳಿಗೆ ವಿರುದ್ಧವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ. ನಿಯಮದಂತೆ, ಅಸಮರ್ಪಕ ವಿನಾಯಿತಿ ಬಾಹ್ಯ ಅಂಶಗಳಿಂದ ಪ್ರಚೋದಿಸಲ್ಪಡುತ್ತದೆ. ಪ್ರಸ್ತುತ, ಅವುಗಳಲ್ಲಿ ಕೆಲವು ಗುರುತಿಸಲಾಗಿದೆ: ಚಿಕನ್ಪಾಕ್ಸ್, ದಡಾರ, ಎಂಟರೊವೈರಸ್ಗಳ ಭಾಗ, ಸಿಎಮ್ವಿ ಸೋಂಕು, ಒಂದು ವರ್ಷದೊಳಗಿನ ಮಕ್ಕಳಲ್ಲಿ - ಹಸುವಿನ ಹಾಲು.
- ಇಡಿಯೋಪಥಿಕ್ ಮಧುಮೇಹ ಏಷ್ಯನ್ ಮತ್ತು ನೆಗ್ರೋಯಿಡ್ ಜನಾಂಗಗಳ ಪ್ರತಿನಿಧಿಗಳಲ್ಲಿ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ. ರೋಗಿಗಳಲ್ಲಿನ ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರ ಒಂದೇ: ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕೋಶಗಳು ಕೂಡ ಬೇಗನೆ ಕುಸಿಯುತ್ತವೆ, ಸಕ್ಕರೆ ಬೆಳೆಯುತ್ತದೆ, ಇನ್ಸುಲಿನ್ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಆದರೆ ಪ್ರತಿಕಾಯಗಳನ್ನು ಕಂಡುಹಿಡಿಯಲಾಗುವುದಿಲ್ಲ.
ಟೈಪ್ 2 ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಬಹುಪಾಲು ಮಧುಮೇಹಿಗಳು (85 ರಿಂದ 95% ವರೆಗೆ ವಿವಿಧ ಅಂದಾಜಿನ ಪ್ರಕಾರ). ರೋಗದ ಬೆಳವಣಿಗೆಯು ಆನುವಂಶಿಕತೆಯ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ, ಮತ್ತು ಅದನ್ನು ಪತ್ತೆಹಚ್ಚುವುದು ಸುಲಭ: ಅನೇಕ ರೋಗಿಗಳು ಮಧುಮೇಹದೊಂದಿಗೆ ನಿಕಟ ಸಂಬಂಧಿಗಳನ್ನು ಹೊಂದಿದ್ದಾರೆ. ಆನುವಂಶಿಕ ದೋಷವೆಂದರೆ ಅಂಗಾಂಶಗಳು ಇನ್ಸುಲಿನ್ಗೆ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಕಳೆದುಕೊಳ್ಳುವ ಪ್ರವೃತ್ತಿ ಎಂದು ನಂಬಲಾಗಿದೆ. ಆದಾಗ್ಯೂ, ಈ ರೀತಿಯ ಮಧುಮೇಹಕ್ಕೆ ಕಾರಣವಾಗುವ ನಿರ್ದಿಷ್ಟ ಜೀನ್ಗಳನ್ನು ಇನ್ನೂ ಸ್ಥಾಪಿಸಲಾಗಿಲ್ಲ.
ಬಾಹ್ಯ ಅಂಶಗಳು ಹೆಚ್ಚು ಮುಖ್ಯ: ವಯಸ್ಸು (ಸಾಮಾನ್ಯವಾಗಿ 40 ಕ್ಕಿಂತ ಹೆಚ್ಚು), ಬೊಜ್ಜು, ಕಳಪೆ ಚಲನಶೀಲತೆ, ಅಸಮತೋಲಿತ ಪೋಷಣೆ. ಅಂಗಾಂಶಕ್ಕೆ ಸಕ್ಕರೆ ನಡೆಸುವುದು ಕಷ್ಟ. ಅಂತಹ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಜೀವಕೋಶಗಳು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯನ್ನು ನಿರಂತರವಾಗಿ ಉನ್ನತ ಮಟ್ಟದಲ್ಲಿ ನಿರ್ವಹಿಸಲು ಒತ್ತಾಯಿಸಲ್ಪಡುತ್ತವೆ. ಅವರು ಯಶಸ್ವಿಯಾಗದಿದ್ದರೆ, ಗ್ಲೈಸೆಮಿಯಾ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಕಾಲಾನಂತರದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯು ಹಿಂದುಳಿಯಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ನಂತರ ಅದರ ಸಂಶ್ಲೇಷಣೆಯ ಪ್ರಮಾಣವು ಕಡಿಮೆಯಾಗುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿನ ಬೀಟಾ ಕೋಶಗಳ ನಾಶದ ಪ್ರಮಾಣವು ವೈಯಕ್ತಿಕವಾಗಿದೆ: ಕೆಲವು ರೋಗಿಗಳು ಈಗಾಗಲೇ 10 ವರ್ಷಗಳ ನಂತರ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಲು ಒತ್ತಾಯಿಸಲ್ಪಟ್ಟರೆ, ಇತರರು ತಮ್ಮ ಜೀವಿತಾವಧಿಯಲ್ಲಿ ತಮ್ಮದೇ ಆದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಉತ್ಪಾದಿಸುತ್ತಾರೆ. ಟೈಪ್ 2 ರೋಗದ ವರ್ಗೀಕರಣದಲ್ಲಿ, ಈ ಸನ್ನಿವೇಶವು ಪ್ರತಿಫಲಿಸುತ್ತದೆ: ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ಪ್ರಾಬಲ್ಯ ಅಥವಾ ದುರ್ಬಲಗೊಂಡ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯ ಪ್ರಾಬಲ್ಯದೊಂದಿಗೆ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್.
ವರ್ಗೀಕರಣವನ್ನು ರಷ್ಯಾದಲ್ಲಿ ಅಳವಡಿಸಲಾಗಿದೆ
1999 ರಿಂದ, ರಷ್ಯಾದ medicine ಷಧವು ವಿಶ್ವಾದ್ಯಂತ ಅಂಗೀಕರಿಸಲ್ಪಟ್ಟ ರೋಗಗಳ ವರ್ಗೀಕರಣವನ್ನು ಬಳಸುತ್ತಿದೆ. ಈ ವರ್ಗೀಕರಣದ ಸಂಕೇತಗಳನ್ನು ವೈದ್ಯಕೀಯ ದಾಖಲೆಗಳು, ಅನಾರೋಗ್ಯ ರಜೆ, ಲೆಕ್ಕಪತ್ರ ದಾಖಲೆಗಳಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ, ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯ ವರದಿಗಾರಿಕೆಯಲ್ಲಿ ಅಂಟಿಸಲಾಗಿದೆ. ಈಗ ವರ್ಗೀಕರಣದ ಹತ್ತನೇ ಆವೃತ್ತಿ ಜಾರಿಯಲ್ಲಿದೆ - ಐಸಿಡಿ -10. ಇದು ಮಧುಮೇಹಕ್ಕೆ 6 ಸಂಕೇತಗಳನ್ನು ಒಳಗೊಂಡಿದೆ:
- ಇ 10 ಅನ್ನು ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ, ಅಂದರೆ, ಆರೋಗ್ಯ ಕಾರಣಗಳಿಗಾಗಿ, ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಬೇಕು. ಪ್ರಾಯೋಗಿಕವಾಗಿ, ಈ ವರ್ಗವು ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಒಳಗೊಂಡಿದೆ.
- ಇ 11 ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಮಧುಮೇಹಕ್ಕೆ ಸಂಕೇತವಾಗಿದೆ, ಅಂದರೆ 2 ವಿಧಗಳು. ರೋಗಿಗೆ ದೀರ್ಘ ಕಾಯಿಲೆ ಇದ್ದರೂ, ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆ ಕಡಿಮೆ, ಮತ್ತು ಇಂಜೆಕ್ಷನ್ ಮೂಲಕ ಅವನು ಇನ್ಸುಲಿನ್ ಪಡೆಯುತ್ತಾನೆ, ರೋಗ ಸಂಹಿತೆಯನ್ನು ಬದಲಾಯಿಸಲಾಗುವುದಿಲ್ಲ.
- ಇ 12 - ಕ್ಷೀಣಿಸಿದ ಪೋಷಣೆಯಿಂದ ಮಧುಮೇಹ ಉಂಟಾಗುವ ರೋಗಿಗಳಿಗೆ ಈ ವರ್ಗವನ್ನು ನಿಯೋಜಿಸಬೇಕು. ಅಪೌಷ್ಟಿಕತೆ ಮತ್ತು ಮಧುಮೇಹ ನಡುವಿನ ಸಂಪರ್ಕವು ಪ್ರಸ್ತುತ ಸಂದೇಹದಲ್ಲಿದೆ, ಆದ್ದರಿಂದ ಈ ಕೋಡ್ ಅನ್ವಯಿಸುವುದಿಲ್ಲ.
- ಇ 13 - ಮಧುಮೇಹದ ಇತರ ಪ್ರಕಾರಗಳು, ಅಪರೂಪದ ಮೋಡಿ ಪ್ರಕಾರಗಳನ್ನು ಕೋಡ್ಗೆ ಉಲ್ಲೇಖಿಸಲಾಗುತ್ತದೆ.
- ಇ 14 - ಮಧುಮೇಹ, ಅದರ ಪ್ರಕಾರವನ್ನು ವ್ಯಾಖ್ಯಾನಿಸಲಾಗಿಲ್ಲ. ಅನಾರೋಗ್ಯದ ಪ್ರಕಾರವು ಇನ್ನೂ ಸಂದೇಹದಲ್ಲಿದ್ದಾಗ ಕೋಡ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಚಿಕಿತ್ಸೆಯನ್ನು ತಕ್ಷಣ ಪ್ರಾರಂಭಿಸಬೇಕು.
- O24 ಎಂಬುದು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ (ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ) ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ಕಾಯಿಲೆಯಾಗಿದೆ. ಇದು ಪ್ರತ್ಯೇಕ ವರ್ಗಕ್ಕೆ ಸೇರಿದೆ, ಏಕೆಂದರೆ ಜನನದ ನಂತರ ಸಕ್ಕರೆ ಸಾಮಾನ್ಯವಾಗುತ್ತದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಇನ್ನೂ ಕಾರಣವಾಗದ ಸಣ್ಣ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು R73 ಎಂದು ಸಂಕೇತಿಸಲಾಗಿದೆ.
ಮಧುಮೇಹದ ಈ ವರ್ಗೀಕರಣವನ್ನು 1994 ರಲ್ಲಿ ಜಗತ್ತಿನಲ್ಲಿ ಬಳಸಲು ಪ್ರಾರಂಭಿಸಲಾಯಿತು. ಇಲ್ಲಿಯವರೆಗೆ, ಇದು ಹೆಚ್ಚಾಗಿ ಹಳೆಯದು. ರೋಗವು ಹೊಸ ಪ್ರಕಾರಗಳನ್ನು ಬಹಿರಂಗಪಡಿಸಿತು, ಹೆಚ್ಚು ಆಧುನಿಕ ರೋಗನಿರ್ಣಯ ವಿಧಾನಗಳು ಕಾಣಿಸಿಕೊಂಡಿವೆ. ಈಗ ಡಬ್ಲ್ಯುಎಚ್ಒ ಐಸಿಡಿ -11 ರ ಹೊಸ ವರ್ಗೀಕರಣಕ್ಕಾಗಿ ಕೆಲಸ ಮಾಡುತ್ತಿದೆ, ಇದಕ್ಕೆ ಪರಿವರ್ತನೆ 2022 ರಲ್ಲಿ ನಿರೀಕ್ಷಿಸಲಾಗಿದೆ. ಹೆಚ್ಚಾಗಿ, ಮಧುಮೇಹದ ಕೋಡ್ ರಚನೆಯನ್ನು ನವೀಕರಿಸಲಾಗುತ್ತದೆ. “ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ” ಮತ್ತು “ಇನ್ಸುಲಿನ್-ಸ್ವತಂತ್ರ” ಪದಗಳನ್ನು ಸಹ ಹೊರಗಿಡಲಾಗುತ್ತದೆ.
WHO ವರ್ಗೀಕರಣ
ಹೆಚ್ಚು ಪ್ರಸ್ತುತವಾದ ವರ್ಗೀಕರಣವು ಈಗ WHO 2017 ರ ಪ್ರಕಾರವಾಗಿದೆ. ಇದನ್ನು 1999 ರಲ್ಲಿ ರಚಿಸಲಾಯಿತು, ನಂತರ ಅದನ್ನು ಪದೇ ಪದೇ ಪರಿಷ್ಕರಿಸಲಾಯಿತು.
| ಟೈಪ್ ಮಾಡಿ | ಉಪ ಪ್ರಕಾರಗಳು |
| 1 | ಆಟೋಇಮ್ಯೂನ್ (ಅಥವಾ ಇಮ್ಯುನೊ-ಮಧ್ಯಸ್ಥಿಕೆ). |
| ಇಡಿಯೋಪಥಿಕ್. | |
| 2 | ಹೆಚ್ಚಿನ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದೊಂದಿಗೆ. |
| ದುರ್ಬಲಗೊಂಡ ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆಯ ಪ್ರಾಬಲ್ಯದೊಂದಿಗೆ. | |
| ಮಧುಮೇಹಕ್ಕೆ ಇತರ ನಿರ್ದಿಷ್ಟ ಪ್ರಕಾರಗಳನ್ನು ವರ್ಗೀಕರಿಸಲಾಗಿದೆ. | ದುರ್ಬಲಗೊಂಡ ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆಗೆ ಕಾರಣವಾಗುವ ಜೀನ್ ದೋಷಗಳು. ಇವುಗಳಲ್ಲಿ ಮೋಡಿ 1-6 ರ ಉಪವಿಭಾಗಗಳು ಸೇರಿವೆ. |
| ಇನ್ಸುಲಿನ್ ಅಡ್ಡಿಪಡಿಸುವಿಕೆಗೆ ಕಾರಣವಾಗುವ ಜೀನ್ ದೋಷಗಳು: ಡೈಸೆಂಡೋಕ್ರಿನಿಸಂ, ರಾಬ್ಸನ್-ಮೆಂಡನ್ಹಾಲ್, ಸೀಪ್-ಲಾರೆನ್ಸ್ ಸಿಂಡ್ರೋಮ್ಗಳು, ಎ-ಟೈಪ್ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ, ಇತ್ಯಾದಿ. | |
| ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಗಳು: ಉರಿಯೂತ, ನಿಯೋಪ್ಲಾಮ್ಗಳು, ಆಘಾತ, ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೋಸಿಸ್, ಇತ್ಯಾದಿ. | |
| ಅಂತಃಸ್ರಾವಕ ರೋಗಗಳು. | |
| Horm ಷಧೀಯ ವಸ್ತುಗಳು, ಮುಖ್ಯವಾಗಿ ಹಾರ್ಮೋನುಗಳು. | |
| ಸೋಂಕು: ನವಜಾತ ಶಿಶುವಿನಲ್ಲಿ ಸೈಟೊಮೆಗಾಲೊವೈರಸ್, ರುಬೆಲ್ಲಾ. | |
| ಮಧುಮೇಹದೊಂದಿಗೆ ಹೆಚ್ಚಾಗಿ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟ ಜೀನ್ಗಳ ರೋಗಶಾಸ್ತ್ರ: ಡೌನ್ ಮತ್ತು ಟರ್ನರ್ ಸಿಂಡ್ರೋಮ್ಗಳು, ಪೋರ್ಫೈರಿಯಾ, ಇತ್ಯಾದಿ. | |
| ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ | ಉಪ ಪ್ರಕಾರಗಳಾಗಿ ವಿಭಾಗವನ್ನು ಒದಗಿಸಲಾಗಿಲ್ಲ. |
ಈ ವರ್ಗೀಕರಣದಲ್ಲಿ, ಮಧುಮೇಹವನ್ನು ಪ್ರತ್ಯೇಕ ರೋಗವೆಂದು ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ, ಆದರೆ ಸಿಂಡ್ರೋಮ್ ಆಗಿ ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಅಧಿಕ ಸಕ್ಕರೆಯನ್ನು ದೇಹದ ಯಾವುದೇ ರೋಗಶಾಸ್ತ್ರದ ಅಭಿವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಒಂದು ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಇದು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆ ಅಥವಾ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಯಿತು. ಆಟೋಇಮ್ಯೂನ್ ಪ್ರಕ್ರಿಯೆ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಗಳು, ಆನುವಂಶಿಕ ದೋಷಗಳು ಇದಕ್ಕೆ ಕಾರಣಗಳಾಗಿವೆ.
ಆಧುನಿಕ ವರ್ಗೀಕರಣವು ಒಂದಕ್ಕಿಂತ ಹೆಚ್ಚು ಬಾರಿ ಬದಲಾಗುತ್ತದೆ ಎಂದು ವಿಜ್ಞಾನಿಗಳು ನಂಬಿದ್ದಾರೆ. ಹೆಚ್ಚಾಗಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ ವಿಧಾನವು ರೂಪಾಂತರಗೊಳ್ಳುತ್ತಿದೆ. ಬೊಜ್ಜು ಮತ್ತು ಜೀವನಶೈಲಿಯಂತಹ ಕಾರಣಗಳಿಗೆ ಹೆಚ್ಚಿನ ಗಮನ ನೀಡಲಾಗುವುದು. ಟೈಪ್ 1 ಮಧುಮೇಹದ ವರ್ಗೀಕರಣವೂ ಬದಲಾಗುತ್ತದೆ. ಮೋಡಿ 1-6 ಪ್ರಕಾರಗಳಿಗೆ ಕಾರಣವಾದ ವಂಶವಾಹಿಗಳನ್ನು ಲೆಕ್ಕಹಾಕಿದ ರೀತಿಯಲ್ಲಿಯೇ, 1 ವಿಧದ ಕಾಯಿಲೆಗೆ ಕಾರಣವಾಗಿರುವ ಎಲ್ಲಾ ಜೀನ್ ದೋಷಗಳು ಪತ್ತೆಯಾಗುತ್ತವೆ. ಪರಿಣಾಮವಾಗಿ, ಮಧುಮೇಹದ ಇಡಿಯೋಪಥಿಕ್ ಉಪವಿಭಾಗವು ಕಣ್ಮರೆಯಾಗುತ್ತದೆ.
ಇತರ ವರ್ಗೀಕರಣ
ರೋಗದ ಕೋರ್ಸ್ನ ತೀವ್ರತೆಗೆ ಅನುಗುಣವಾಗಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಅನ್ನು ಡಿಗ್ರಿಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ:
| ಪದವಿ | ಹರಿವಿನ ಲಕ್ಷಣ | ವಿವರಣೆ |
| ನಾನು | ಸುಲಭ | ಉಪವಾಸದ ಸಕ್ಕರೆ 8 ಕ್ಕಿಂತ ಹೆಚ್ಚಿಲ್ಲ, ದಿನದಲ್ಲಿ ಏರಿಳಿತಗಳು ಕಡಿಮೆ, ಮೂತ್ರದಲ್ಲಿ ಸಕ್ಕರೆ ಇಲ್ಲ ಅಥವಾ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಇರುತ್ತದೆ. ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು, ಆಹಾರವು ಸಾಕು. ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ ತೊಡಕುಗಳು ಸೌಮ್ಯ ರೂಪದಲ್ಲಿ ಕಂಡುಬರುತ್ತವೆ. |
| II | ಮಧ್ಯಮ ದರ್ಜೆ | ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಸೇವಿಸಿದ ನಂತರ ಸಕ್ಕರೆಯು 8-14ರ ವ್ಯಾಪ್ತಿಯಲ್ಲಿ ಬಲವಾಗಿ ಬೆಳೆಯುತ್ತದೆ. ಮೂತ್ರದಲ್ಲಿ, ಗ್ಲೂಕೋಸ್ ಪತ್ತೆಯಾಗಿದೆ, ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಸಾಧ್ಯ. ತೊಡಕುಗಳು ಸಕ್ರಿಯವಾಗಿ ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತಿವೆ. ಸಕ್ಕರೆಯನ್ನು ಸಾಮಾನ್ಯೀಕರಿಸಲು, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಮಾತ್ರೆಗಳು ಅಥವಾ ಇನ್ಸುಲಿನ್ ಅನ್ನು 40 ಯೂನಿಟ್ಗಳಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಅಗತ್ಯವಿದೆ. ದಿನಕ್ಕೆ. |
| III | ಭಾರಿ | ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು 14 ಕ್ಕಿಂತ ಹೆಚ್ಚು, ಮೂತ್ರದಲ್ಲಿ - 40 ಗ್ರಾಂ / ಲೀ ಗಿಂತ ಹೆಚ್ಚು. ಬಾಯಿಯ drugs ಷಧಗಳು ಸಾಕಾಗುವುದಿಲ್ಲ, 60 ಕ್ಕೂ ಹೆಚ್ಚು ಘಟಕಗಳು ಬೇಕಾಗುತ್ತವೆ. ದಿನಕ್ಕೆ ಇನ್ಸುಲಿನ್. |
ಚಿಕಿತ್ಸೆಯ ಯಶಸ್ಸನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲು ಮಧುಮೇಹ ಪರಿಹಾರ ಹಂತದ ವರ್ಗೀಕರಣವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಇದನ್ನು ಮಾಡಲು ಅತ್ಯಂತ ಅನುಕೂಲಕರ ಮಾರ್ಗವೆಂದರೆ ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ (ಎಚ್ಜಿ) ಪರೀಕ್ಷೆಯನ್ನು ಬಳಸುವುದು, ಇದು 3 ತಿಂಗಳ ಅವಧಿಯಲ್ಲಿ ಸಕ್ಕರೆಯ ಎಲ್ಲಾ ಬದಲಾವಣೆಗಳನ್ನು ಕಂಡುಹಿಡಿಯಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ.
| ಪರಿಹಾರದ ಪದವಿ | ಜಿಜಿ ಮಟ್ಟ | ವಿವರಣೆ |
| ಪರಿಹಾರ | 6.5 ಕ್ಕಿಂತ ಕಡಿಮೆ | ರೋಗಿಯು ಚೆನ್ನಾಗಿ ಭಾವಿಸುತ್ತಾನೆ, ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಯ ಜೀವನವನ್ನು ನಡೆಸಬಹುದು. |
| ಉಪಸಂಪರ್ಕ | 6,5-7,5 | ಸಕ್ಕರೆ ಉಲ್ಬಣಗೊಳ್ಳುವ ಸಮಯದಲ್ಲಿ, ಒಬ್ಬರ ಆರೋಗ್ಯವು ಹದಗೆಡುತ್ತದೆ, ದೇಹವು ಸೋಂಕುಗಳಿಗೆ ತುತ್ತಾಗುತ್ತದೆ, ಆದರೆ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಇಲ್ಲ. |
| ವಿಭಜನೆ | 7.5 ಕ್ಕಿಂತ ಹೆಚ್ಚು | ಸ್ಥಿರ ದೌರ್ಬಲ್ಯ, ಕೀಟೋಆಸಿಡೋಸಿಸ್ನ ಹೆಚ್ಚಿನ ಅಪಾಯ, ಸಕ್ಕರೆಯಲ್ಲಿ ಹಠಾತ್ ಏರಿಳಿತಗಳು, ಮಧುಮೇಹ ಕೋಮಾ ಸಾಧ್ಯತೆಯಿದೆ. |
ಪರಿಹಾರ ಹಂತದಲ್ಲಿ ಮಧುಮೇಹವನ್ನು ಉಳಿಸಿಕೊಳ್ಳಲು ಎಷ್ಟು ಸಾಧ್ಯವೋ ಅಷ್ಟು ಕಡಿಮೆ, ಹೊಸ ತೊಡಕುಗಳು ಮತ್ತು ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ರೋಗಗಳ ಪ್ರಗತಿಯನ್ನು ಬೆಳೆಸುವ ಸಾಧ್ಯತೆ ಕಡಿಮೆ. ಉದಾಹರಣೆಗೆ, ಸರಿದೂಗಿಸಲಾದ ಟೈಪ್ 1 ರೊಂದಿಗೆ, ರೆಟಿನೋಪತಿಯ ಅಪಾಯವು 65%, ನರರೋಗವು 60% ರಷ್ಟು ಕಡಿಮೆಯಾಗಿದೆ. 75% ಮಧುಮೇಹಿಗಳಲ್ಲಿ ಪರಿಹಾರ ಮತ್ತು ತೊಡಕುಗಳ ನಡುವಿನ ನೇರ ಸಂಬಂಧ ಕಂಡುಬಂದಿದೆ. ಸುಮಾರು 20% ಅದೃಷ್ಟವಂತರು ಯಾವುದೇ ಗ್ಲೈಸೆಮಿಯಾದೊಂದಿಗೆ ವಿರಳವಾಗಿ ತೊಂದರೆಗಳನ್ನು ಪಡೆಯುತ್ತಾರೆ, ವೈದ್ಯರು ಇದನ್ನು ಆನುವಂಶಿಕ ಗುಣಲಕ್ಷಣಗಳಿಗೆ ಕಾರಣವೆಂದು ಹೇಳುತ್ತಾರೆ. 5% ರೋಗಿಗಳಲ್ಲಿ, ಪರಿಹಾರದ ಮಧುಮೇಹದಿಂದಲೂ ತೊಂದರೆಗಳು ಬೆಳೆಯುತ್ತವೆ.
ಮಧ್ಯಂತರ ರಾಜ್ಯಗಳು
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಯ ನಡುವೆ, ಕೆಲವು ಮಧ್ಯಂತರ ಸ್ಥಿತಿ ಇದೆ, ಇದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಮಧುಮೇಹವು ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದನ್ನು ಒಮ್ಮೆ ಮತ್ತು ಗುಣಪಡಿಸಲಾಗುವುದಿಲ್ಲ. ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಒಂದು ಹಿಂತಿರುಗಿಸಬಹುದಾದ ಸ್ಥಿತಿ. ಈ ಹಂತದಲ್ಲಿ ನೀವು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿದರೆ, ಅರ್ಧದಷ್ಟು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮಧುಮೇಹವನ್ನು ತಡೆಯಬಹುದು. WHO ನ ಮಧ್ಯಂತರ ರಾಜ್ಯಗಳು:
- ದುರ್ಬಲಗೊಂಡ (ಕಡಿಮೆ) ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ. ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಿಂತ ಸಕ್ಕರೆ ರೋಗಿಯಿಂದ ನಿಧಾನವಾಗಿ ಹೀರಲ್ಪಡುತ್ತಿದ್ದರೆ ಎನ್ಟಿಜಿಯನ್ನು ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ. ಈ ಸ್ಥಿತಿಯ ನಿಯಂತ್ರಣ ವಿಶ್ಲೇಷಣೆ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯಾಗಿದೆ.
- ಉಪವಾಸ ಗ್ಲೈಸೆಮಿಯಾ. ಎನ್ಜಿಎನ್ನೊಂದಿಗೆ, ಬೆಳಿಗ್ಗೆ ಸಕ್ಕರೆ ಸಾಮಾನ್ಯ ಮೌಲ್ಯಗಳಿಗಿಂತ ಹೆಚ್ಚಿರುತ್ತದೆ, ಆದರೆ ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ನಿಮಗೆ ಅನುಮತಿಸುವ ಗಡಿಯ ಕೆಳಗೆ ಇರುತ್ತದೆ. ವಾಡಿಕೆಯ ಉಪವಾಸದ ಗ್ಲೂಕೋಸ್ ಪರೀಕ್ಷೆಯನ್ನು ಬಳಸಿಕೊಂಡು ಎನ್ಟಿಜಿಯನ್ನು ಕಂಡುಹಿಡಿಯಬಹುದು.
ಈ ಅಸ್ವಸ್ಥತೆಗಳು ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿಲ್ಲ, ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಗಳ ಫಲಿತಾಂಶಗಳಿಂದ ಮಾತ್ರ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಲಾಗುತ್ತದೆ. ಟೈಪ್ 2 ಕಾಯಿಲೆಗೆ ಹೆಚ್ಚಿನ ಅಪಾಯದಲ್ಲಿರುವ ಜನರಿಗೆ ಪರೀಕ್ಷೆಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಬೊಜ್ಜು, ಕಳಪೆ ಆನುವಂಶಿಕತೆ, ವೃದ್ಧಾಪ್ಯ, ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಕಡಿಮೆ ಮೋಟಾರ್ ಚಟುವಟಿಕೆ, ಹೆಚ್ಚಿನ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಮತ್ತು ಕೊಬ್ಬುಗಳನ್ನು ಹೊಂದಿರುವ ಅಸಮತೋಲಿತ ಆಹಾರ.
ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚುವ ಮಾನದಂಡ
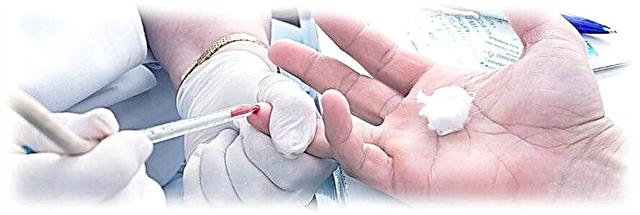
ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚಲು WHO ಶಿಫಾರಸು ಮಾಡಿದ ಮಾನದಂಡಗಳು:
- ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳು: ತ್ವರಿತ ಮೂತ್ರ ವಿಸರ್ಜನೆ, ಬಾಯಾರಿಕೆ, ಆಗಾಗ್ಗೆ ಸೋಂಕುಗಳು, ಕೀಟೋಆಸಿಡೋಸಿಸ್ + ಮಧುಮೇಹದ ಗಡಿಯ ಮೇಲಿರುವ ಒಂದು ಸಕ್ಕರೆ ಪರೀಕ್ಷೆ. ಗಡಿಯನ್ನು ಈಗ ಸ್ವೀಕರಿಸಲಾಗಿದೆ: ಉಪವಾಸದ ಸಕ್ಕರೆ 7 ಕ್ಕಿಂತ ಹೆಚ್ಚಿದೆ; 11.1 mmol / L ಗಿಂತ ಹೆಚ್ಚು ಸೇವಿಸಿದ ನಂತರ.
- ರೋಗಲಕ್ಷಣಗಳು ಇರುವುದಿಲ್ಲ, ಆದರೆ ರೂ above ಿಗಿಂತ ಎರಡು ಪರೀಕ್ಷೆಗಳಿಂದ ದತ್ತಾಂಶಗಳಿವೆ, ವಿಭಿನ್ನ ಸಮಯಗಳಲ್ಲಿ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ.
ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಯ ರೂ m ಿಯು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ 6.1 ಕ್ಕೆ, ತಿಂದ ನಂತರ 7.8 ಕ್ಕೆ ವಿಶ್ಲೇಷಣೆಯ ಫಲಿತಾಂಶವಾಗಿದೆ. ಪಡೆದ ದತ್ತಾಂಶವು ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, ಆದರೆ ಮಧುಮೇಹದ ಗಡಿಯ ಕೆಳಗೆ ಇದ್ದರೆ, ರೋಗಿಯನ್ನು ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಎಂದು ಗುರುತಿಸಲಾಗುತ್ತದೆ. ಗರ್ಭಧಾರಣೆಯ 2 ನೇ ತ್ರೈಮಾಸಿಕದಿಂದ ಸಕ್ಕರೆ ಬೆಳೆಯಲು ಪ್ರಾರಂಭಿಸಿದರೆ ಮತ್ತು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ 6.1 ರಿಂದ 7 ರ ವ್ಯಾಪ್ತಿಯಲ್ಲಿದ್ದರೆ, after ಟದ ನಂತರ 10 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಇದ್ದರೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವನ್ನು ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತದೆ.
1 ಮತ್ತು 2 ಪ್ರಕಾರಗಳ ವ್ಯತ್ಯಾಸಕ್ಕಾಗಿ, ಹೆಚ್ಚುವರಿ ಮಾನದಂಡಗಳನ್ನು ಪರಿಚಯಿಸಲಾಗಿದೆ:
| ಮಾನದಂಡ | ಟೈಪ್ ಮಾಡಿ | |
| 1 | 2 | |
| ಇನ್ಸುಲಿನ್ ಮತ್ತು ಸಿ-ಪೆಪ್ಟೈಡ್ | ರೂ below ಿಯ ಕೆಳಗೆ, ಮತ್ತಷ್ಟು ಕುಸಿಯುವ ಪ್ರವೃತ್ತಿ ಇದೆ. | ಸಾಮಾನ್ಯ ಅಥವಾ ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಹೆಚ್ಚು. |
| ಆಟೊಆಂಟಿಬಾಡಿಗಳು | 80-90% ರೋಗಿಗಳ ರಕ್ತದಲ್ಲಿದೆ. | ಗೈರುಹಾಜರಾಗಿದ್ದಾರೆ. |
| ಮೌಖಿಕ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ .ಷಧಿಗಳಿಗೆ ಪ್ರತಿಕ್ರಿಯೆ | ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ. | ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಇಲ್ಲದಿದ್ದರೆ ಅವು ಸಕ್ಕರೆಯನ್ನು ಚೆನ್ನಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತವೆ. |
ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಈ ಮಾನದಂಡಗಳು ಸಾಕಾಗುವುದಿಲ್ಲ, ಮತ್ತು ಸರಿಯಾದ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡುವ ಮೊದಲು ಮತ್ತು ಸೂಕ್ತವಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸುವ ಮೊದಲು ವೈದ್ಯರು ತಮ್ಮ ಮಿದುಳನ್ನು ರ್ಯಾಕ್ ಮಾಡಬೇಕು. ಮಧುಮೇಹವು ಘಟನೆಗಳ ನಿರಂತರ ಹೆಚ್ಚಳದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ. ಈ ಪ್ರವೃತ್ತಿ ಕಳೆದ 20 ವರ್ಷಗಳಲ್ಲಿ ವಿಶೇಷವಾಗಿ ಗಮನಾರ್ಹವಾಗಿದೆ. ಇದಲ್ಲದೆ, ಮಧುಮೇಹದ ಪ್ರಕಾರದ ವರ್ಗೀಕರಣವು ಹೆಚ್ಚು ಕಷ್ಟಕರವಾಗುತ್ತಿದೆ.
ಹಿಂದೆ, ಯುವಜನರು ಕೇವಲ 1 ರೀತಿಯ ರೋಗವನ್ನು ಹೊಂದಬಹುದು ಮತ್ತು 40 - 2 ಪ್ರಕಾರದ ವಯಸ್ಕರು ಮಾತ್ರ ಎಂದು ಸ್ವಯಂಚಾಲಿತವಾಗಿ ನಂಬಲಾಗಿತ್ತು. ಈಗ ಘಟನೆಯ ರಚನೆಯು ಗಂಭೀರವಾಗಿ ಬದಲಾಗಿದೆ. 20 ರಿಂದ 40 ವರ್ಷ ವಯಸ್ಸಿನ ಹೆಚ್ಚಿನ ಸಕ್ಕರೆ ಹೊಂದಿರುವ ಅನೇಕ ರೋಗಿಗಳು ಟೈಪ್ 2 ರ ಚಿಹ್ನೆಗಳನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಉದಾಹರಣೆಗೆ, ಯುನೈಟೆಡ್ ಸ್ಟೇಟ್ಸ್ನಲ್ಲಿ ಈ ವಯಸ್ಸಿನ ಕಳೆದ 8 ವರ್ಷಗಳಲ್ಲಿ ಅವರು ಟೈಪ್ 2 ಅನ್ನು 21% ಹೆಚ್ಚಾಗಿ ರೋಗನಿರ್ಣಯ ಮಾಡಲು ಪ್ರಾರಂಭಿಸಿದರು. ಮಕ್ಕಳಲ್ಲಿ ಈ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಿದ ಪ್ರಕರಣಗಳಿವೆ. ಇದೇ ರೀತಿಯ ಪ್ರವೃತ್ತಿ ಎಲ್ಲಾ ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳ ವಿಶಿಷ್ಟ ಲಕ್ಷಣವಾಗಿದೆ, ಅಂದರೆ, ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ನ ಸ್ಪಷ್ಟ ಪುನರ್ಯೌವನಗೊಳಿಸುವಿಕೆ ಇದೆ.
ಮಕ್ಕಳು ಮತ್ತು ಯುವಕರು ಮಧುಮೇಹದ ಹೆಚ್ಚು ವೇಗವಾಗಿ ಬೆಳವಣಿಗೆಯಾಗುತ್ತಾರೆ. ವಯಸ್ಕರಲ್ಲಿ, ಎನ್ಟಿಜಿಯ ಆಕ್ರಮಣ ಮತ್ತು ಮಧುಮೇಹದ ಆಕ್ರಮಣದ ನಡುವೆ, ಯುವಜನರಲ್ಲಿ ಸರಾಸರಿ 2.5 ವರ್ಷಗಳು ಕಳೆದವು. ಇದಲ್ಲದೆ, 20% ಸ್ಪಷ್ಟವಾಗಿ ಮಧುಮೇಹದ ಮಿಶ್ರ ರೂಪವನ್ನು ಹೊಂದಿದೆ, ಏಕೆಂದರೆ ಅವರ ರೋಗವು ತುಲನಾತ್ಮಕವಾಗಿ ನಿಧಾನವಾಗಿ ಬೆಳೆಯುತ್ತದೆ, ಆದರೆ ರಕ್ತದಲ್ಲಿ ಟೈಪ್ 1 ರಲ್ಲಿ ಅಂತರ್ಗತವಾಗಿರುವ ಆಟೊಆಂಟಿಬಾಡಿಗಳನ್ನು ಕಂಡುಹಿಡಿಯಲು ಸಾಧ್ಯವಿದೆ.
"ಶುದ್ಧ" ಟೈಪ್ 1 ಮಧುಮೇಹ, ಇದಕ್ಕೆ ವಿರುದ್ಧವಾಗಿ, ಹಳೆಯದು. ಹಿಂದೆ, ಇದು 35-40 ವರ್ಷಗಳವರೆಗೆ ಬಹಿರಂಗವಾಯಿತು. ಈಗ 50 ವರ್ಷಗಳವರೆಗೆ ರೋಗನಿರ್ಣಯದ ಪ್ರಕರಣಗಳಿವೆ. ಸ್ಥೂಲಕಾಯತೆಯಂತಹ ಸ್ಪಷ್ಟ ಚಿಹ್ನೆಯು ಪ್ರಕಾರದ ನಿರ್ಣಯಕ್ಕೆ ಅನುಕೂಲವಾಗುವುದಿಲ್ಲ. ಹಿಂದೆ, ಅದರ ಉಪಸ್ಥಿತಿ ಅಥವಾ ಅನುಪಸ್ಥಿತಿಯಿಂದ, ಹೆಚ್ಚಿನ ನಿಖರತೆಯೊಂದಿಗೆ ಮಧುಮೇಹದ ಪ್ರಕಾರವನ್ನು ನಿರ್ಧರಿಸಲು ಸಾಧ್ಯವಾಯಿತು. ಈಗ ಮಾನವರಲ್ಲಿ ಅಧಿಕ ತೂಕ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ, ಆದ್ದರಿಂದ ವೈದ್ಯರು ಬೊಜ್ಜಿನ ಅನುಪಸ್ಥಿತಿಯ ಬಗ್ಗೆ ಮಾತ್ರ ಗಮನ ಹರಿಸುತ್ತಾರೆ: ತೂಕ ಸಾಮಾನ್ಯವಾಗಿದ್ದರೆ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಅನ್ನು ಪ್ರಶ್ನಿಸಲಾಗುತ್ತದೆ.
ವಿಶಿಷ್ಟ ತೊಡಕುಗಳು
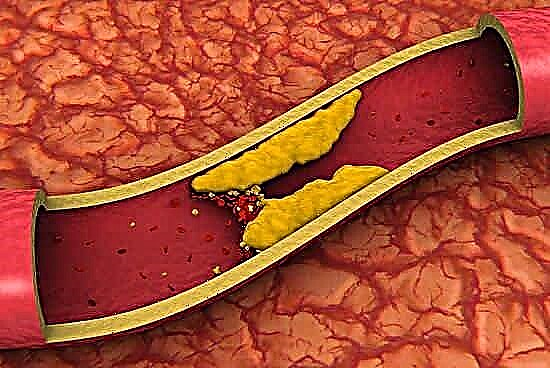
ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆಯೊಂದಿಗೆ ಸಂವಹನ ನಡೆಸುವಾಗ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಸಂಭವಿಸುವ ಗ್ಲೈಕೇಶನ್ ಪ್ರಕ್ರಿಯೆಗಳು ತೊಡಕುಗಳಿಗೆ ಮುಖ್ಯ ಕಾರಣವಾಗಿದೆ. ಪ್ರೋಟೀನ್ಗಳು ಗ್ಲೂಕೋಸ್ ಅಣುವಿಗೆ ದೃ ly ವಾಗಿ ಬಂಧಿಸಲ್ಪಟ್ಟಿವೆ; ಇದರ ಪರಿಣಾಮವಾಗಿ, ಜೀವಕೋಶಗಳು ತಮ್ಮ ಕಾರ್ಯಗಳನ್ನು ನಿರ್ವಹಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ. ಸಕ್ಕರೆಯೊಂದಿಗೆ ನೇರವಾಗಿ ಸಂಪರ್ಕಿಸುವ ರಕ್ತನಾಳಗಳ ಗೋಡೆಗಳು ಗ್ಲೈಕೇಶನ್ಗೆ ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತವೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮಧುಮೇಹವು ವಿವಿಧ ಹಂತದ ಆಂಜಿಯೋಪಥಿಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತದೆ.
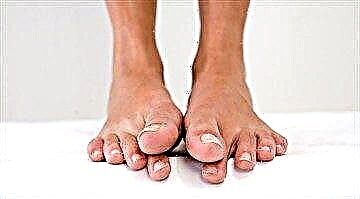
ಮಧುಮೇಹ ಹೊಂದಿರುವ ದೊಡ್ಡ ಹಡಗುಗಳಲ್ಲಿನ ಅಸ್ವಸ್ಥತೆಗಳು ಹೃದಯ ಸಂಬಂಧಿ ಕಾಯಿಲೆಗಳಿಂದ ಬೆದರಿಕೆಯನ್ನುಂಟುಮಾಡುತ್ತವೆ. ಮೈಕ್ರೊಆಂಜಿಯೋಪಥಿಗಳು ಹೃದಯದಿಂದ ದೂರದಲ್ಲಿರುವ ಅಂಗಾಂಶಗಳಿಗೆ ರಕ್ತ ಪೂರೈಕೆಯ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ, ಸಾಮಾನ್ಯವಾಗಿ ರೋಗಿಯ ಪಾದಗಳು ಬಳಲುತ್ತವೆ. ಅವು ಮೂತ್ರಪಿಂಡದ ಸ್ಥಿತಿಯ ಮೇಲೂ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ, ಇದು ಪ್ರತಿ ನಿಮಿಷ ರಕ್ತದಿಂದ ಸಕ್ಕರೆಯನ್ನು ಫಿಲ್ಟರ್ ಮಾಡುತ್ತದೆ ಮತ್ತು ಅದನ್ನು ಮೂತ್ರಕ್ಕೆ ತೆಗೆದುಹಾಕುತ್ತದೆ.
ಹಿಮೋಗ್ಲೋಬಿನ್ನ ಗ್ಲೈಕೇಶನ್ನಿಂದಾಗಿ, ಅಂಗಾಂಶಗಳಿಗೆ ಆಮ್ಲಜನಕದ ವಿತರಣೆಯು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ. ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ಹಿಮೋಗ್ಲೋಬಿನ್ನ 20% ವರೆಗೆ ಕೆಲಸ ಮಾಡುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ. ಸೋರ್ಬಿಟೋಲ್ ರೂಪದಲ್ಲಿ ಹೆಚ್ಚುವರಿ ಸಕ್ಕರೆ ಜೀವಕೋಶಗಳಲ್ಲಿ ಸಂಗ್ರಹವಾಗುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಅವುಗಳಲ್ಲಿ ಆಸ್ಮೋಟಿಕ್ ಒತ್ತಡವು ಬದಲಾಗುತ್ತದೆ, ಅಂಗಾಂಶಗಳು ಉಬ್ಬುತ್ತವೆ. ನರ ಅಂಗಾಂಶಗಳು, ರೆಟಿನಾ ಮತ್ತು ಮಸೂರಗಳಲ್ಲಿನ ಸೋರ್ಬಿಟೋಲ್ನ ಸಂಚಯಗಳು ವಿಶೇಷವಾಗಿ ಅಪಾಯಕಾರಿ.